反复头痛、病因难寻!简单的墨汁染色如何将致病元凶顺利缉拿?
2023-07-05 09:49 文章来源:
作者:陈凤欣
图片:陈凤欣 龚小静
审校:韦新艳
单位:来宾市兴宾区人民医院医学检验科
新型隐球菌脑膜炎在临床上较少见,我国发病率较低,但病情重、病死率高,且其发病隐匿、临床表现复杂,与结核性脑膜炎在发病过程、临床表现、脑脊液常规及生化检查方面极其相似,故易误诊。
案例经过
2023年5月28日,患者,男,60岁,自诉10天前无明显诱因下出现头痛,以双侧颞顶部胀痛、刺痛为主,中度以上疼痛,伴有恶心,颈部酸胀痛,为进一步诊治来我院,门诊拟“反复头痛伴颈部疼痛”收入我院神经内科。
入院检查
查体:T 36.1℃、P 62次/分、R 20次/分、BP 103mmHg/72mmHg,神清,全身皮肤、巩膜无黄染,头颅无畸形,双侧乳突处轻度压痛,咽无充血,两肺叩诊音清,听诊呼吸音粗,双肺未闻及干湿啰音,神经系统查体未见明显异常。
辅助检查:5月28日核磁共振:深部脑白质高信号(可能血管源性)Fazekas分级1级;两侧筛窦炎症;颈4/5椎间盘轻度突出(后中央型);颈4-6椎体终板炎;颈椎退行性改变;颅脑MRA:左侧胚胎型大脑后动脉;颅脑MRV未见明显异常。
辅助检查:5月28日血常规结果:白细胞 8.58×109/L、中性粒细胞比率 81.50%↑,红细胞、血红蛋白、血小板未见异常。乙肝两对半、传染病三项、血脂、同型半胱氨酸、心肌酶、随机血糖、肝肾功能、电解质、C-反应蛋白、凝血功能未见明显异常。
根据病史、体征及辅助检查,初步考虑诊断:1.紧张型头痛?2.颈椎间盘突出症、3.颈4-6椎体终板炎。
5月31日“因目前患者头颈部头痛,不排除与颈椎病有关”邀请骨二科会诊,颈椎无明显压痛,动态检查未诱发颈部疼痛。经会诊后考虑局部神经性疼痛可能性大。
6月1日,为明确患者诊断,征得患者及家属同意,予行腰椎穿刺术脑脊液检查,脑脊液检查结果如下:
脑脊液检查
脑脊液常规:清澈透明、pandy试验阳性(+)、白细胞计数 226×106/L↑、单个核细胞 93.10%、多个核细胞 6.90%
脑脊液生化:谷草转氨酶 11.90U/L、氯 114.80mmol/L↓、葡萄糖 1.52mmol/L↓、肌酸激酶 0.40U/L、总蛋白 1.15g/L↑、腺苷脱氨酶 3.60U/L、乳酸脱氢酶 22.80U/L。
脑脊液抗酸杆菌涂片:阴性。
脑脊液真菌涂片:找到真菌孢子,可见出芽,见图1。
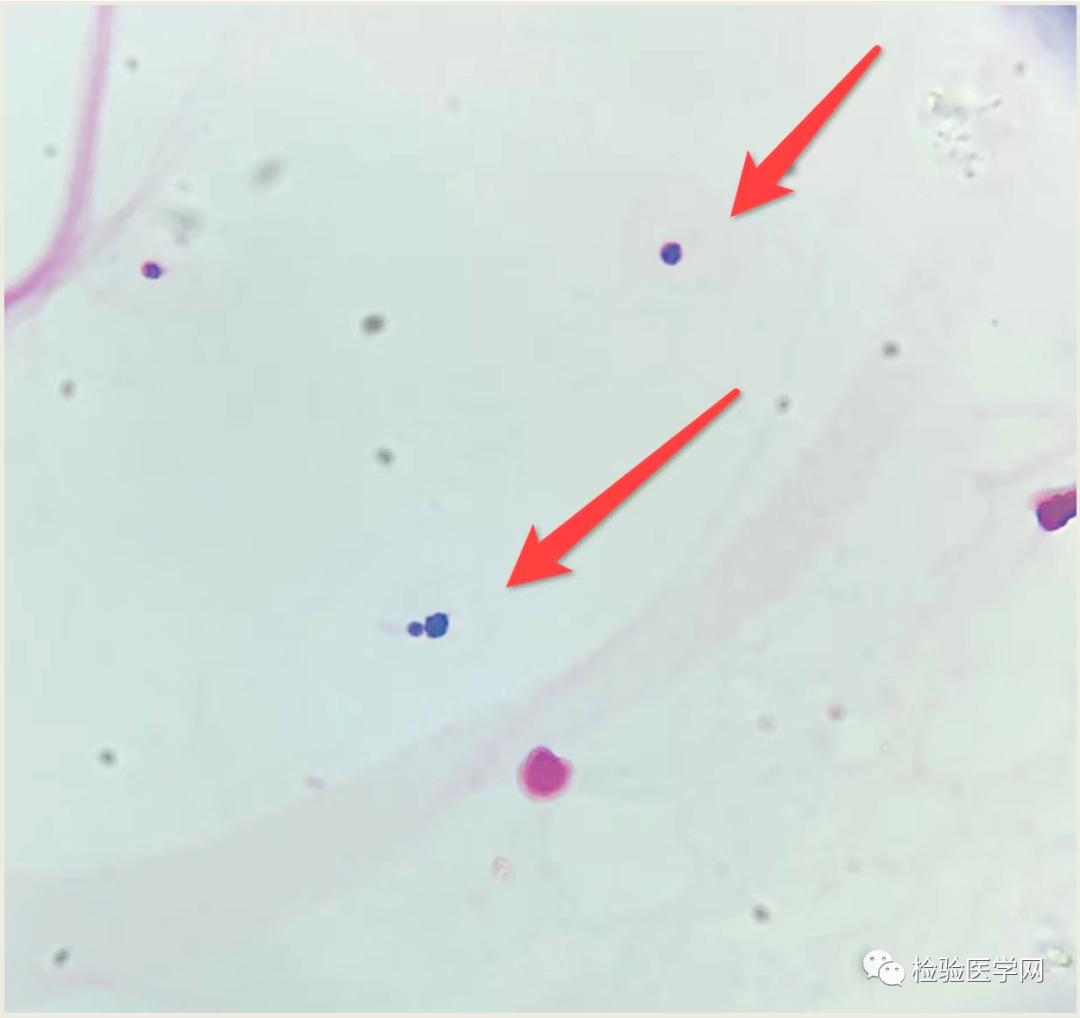
图1 脑脊液革兰染色(1000×)
脑脊液隐球菌涂片:找到隐球菌,菌体球形,周围有肥厚的荚膜,折光性强,可见出芽,无菌丝或假菌丝,见图2。

图2 脑脊液墨汁染色(400×)
脑脊液标本送到检验科,检验科人员立即进行墨汁染色镜检,在显微镜下,黑色的墨汁中闪亮的隐球菌就像“夜空中最亮的星”。不到半个小时的时间,检验人员找到了使患者“反复头痛”的元凶——隐球菌。
微生物实验室立即联系临床报告危急值,并询问医生病人近期是否接触鸽子等禽类。主管医生追问病史得知,患者在家饲养鸽子1年余,患者的流行病学史也印证了脑脊液检查的结果。根据患者流行病学史,结合体征以及脑脊液检查结果,诊断为隐球菌性脑膜炎。因我院治疗条件有限,患者家属要求出院并到上级医院进一步诊治。
6月1日送检脑脊液培养在6月3日出现了报阳情况,取阳性瓶转种平板,同时直接涂片革兰染色镜检,镜下看到真菌孢子,有出芽,但无菌丝和假菌丝,见图3。
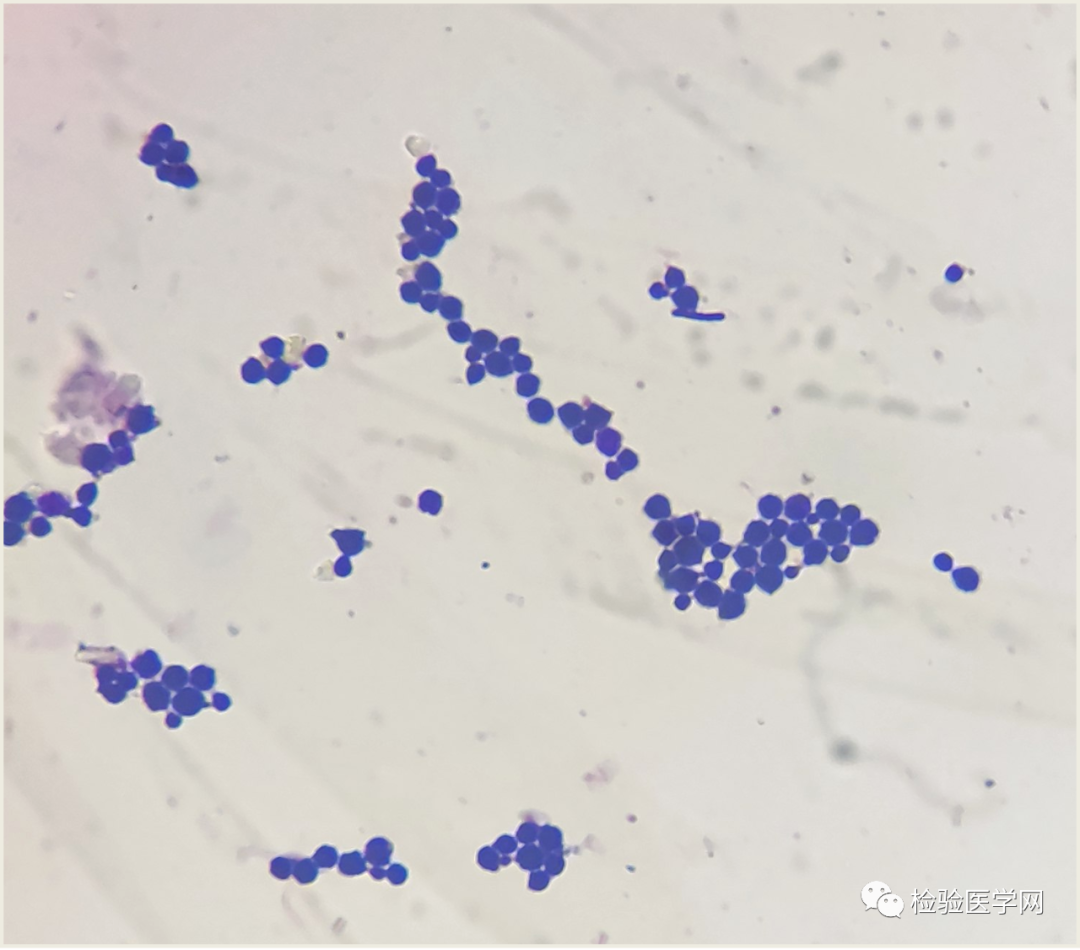
图3 脑脊液培养革兰染色(1000×)
培养48h、96h后菌落形态分别见图4、图5、图6。
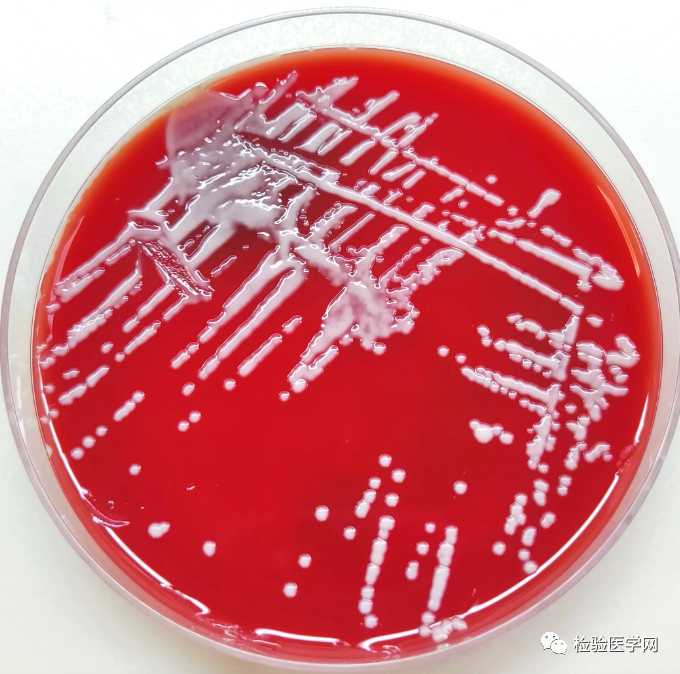
图4 血平板(48h)
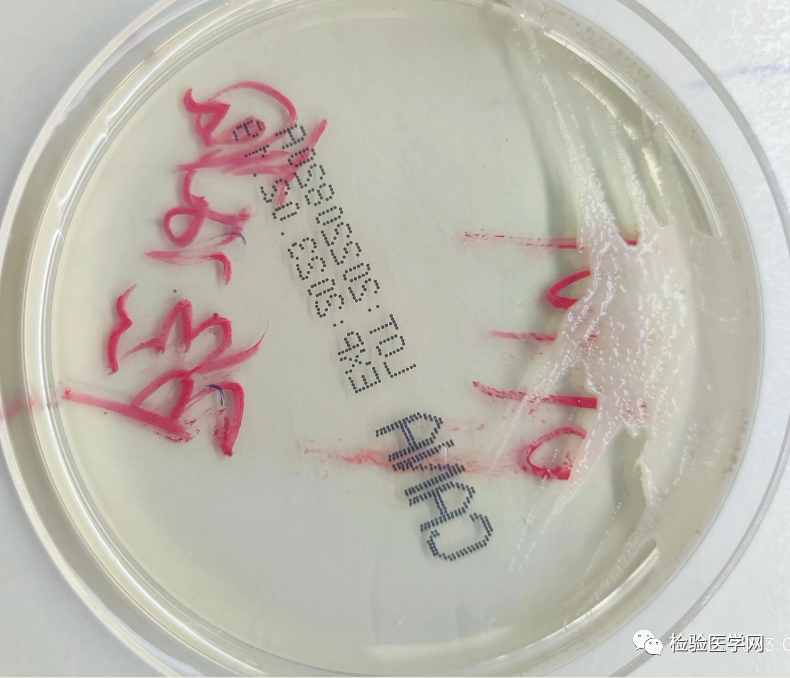
图5 科玛嘉显色培养基(48h)
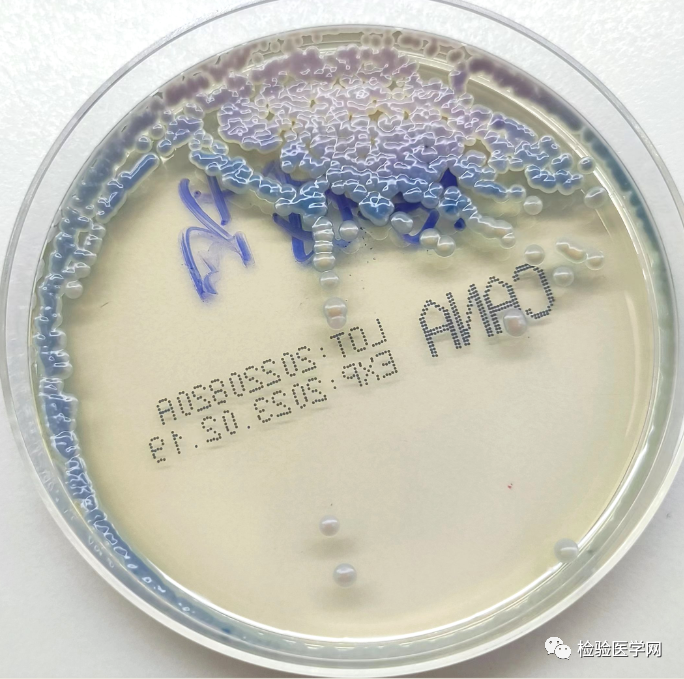
图6 科玛嘉显色培养基(96h)
为了进一步明确隐球菌具体类型,实验室人员将标本送往上级医院进行质谱分析,分析结果为Cryptococcusneoformans新型隐球菌,可信度99.9%,见图7。
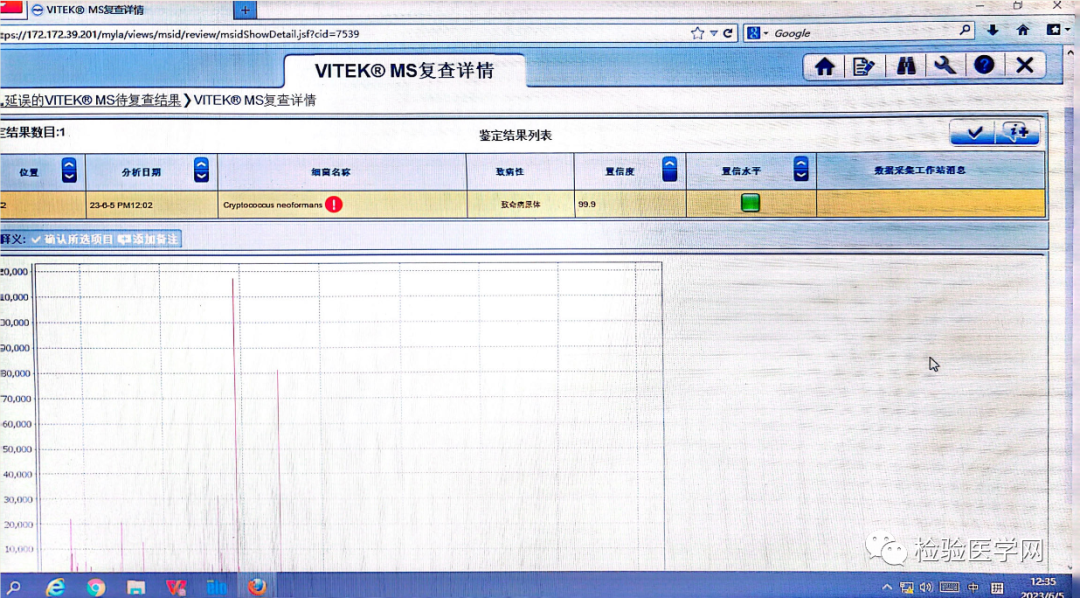
图7 质谱分析结果
案例分析与总结
隐球菌性脑膜炎脑脊液外观多表现为无色透明,有核细胞数多为轻中度升高(部分患者甚至可正常),当患者以头痛为主要表现,腰穿压力显著升高时(常大于330mmH2O),特别是伴有发热表现时,结合患者接触史,应考虑隐球菌性脑膜炎的可能。
隐球菌性脑膜炎脑脊液生化多表现为蛋白高、糖低、氯化物偏低,这种改变与结核性脑膜炎相似,会给临床诊断带来较大的迷惑性。
墨汁染色发现隐球菌即可明确诊断为隐球菌性脑膜炎。该患者反复头痛十余天,一个简单的墨汁染色,半个小时的时间,就将致病的元凶缉拿,可见微生物形态学基本功的重要性不言而喻。
随着自动化鉴定仪器的普及和使用,质谱技术以及分子测序技术也悄然走上了前台。虽然有了高科技,但微生物人不能忽视了最基本的形态学检查。形态学既简单、快速、直观,又最经济,同时也是识别菌株的参考方法之一,是微生物学中其他方法无法取代的。日常工作中检验人员要加强形态学的基本功,提高快速诊断的水平。
知识拓展
新型隐球菌性脑膜炎是由新型隐球菌感染脑膜和(或)脑实质引起的,误诊率和病死率较高。近年来,新型隐球菌性脑膜炎的发病率逐年增加,其中多数病原体是从呼吸道吸入,形成肺部病变并通过血液循环扩散到脑及脑膜。
新型隐球菌是深部感染真菌中的重要菌种之一,广泛分布于自然界[1],通常情况下正常人不会感染新型隐球菌,只有当人体免疫力缺陷难以抵抗新型隐球菌的入侵时,新型隐球菌才会入侵并导致脑膜炎。
由于隐球菌性脑膜炎的亚急性发作及非特异性表现,给患者的及时诊断造成一定的困难。对于任何伴有发热、头痛以及中枢神经系统相关体征或症状的免疫功能受损患者,或表现出亚急性或慢性脑膜炎的免疫功能正常个体,均应考虑新型隐球菌性脑膜炎的可能。
为明确诊断,需要进一步行腰椎穿刺检查。如果存在腰穿禁忌症,应行放射影像学检查。通过脑脊液培养、印度墨汁染色和/或隐球菌抗原检测来对脑脊液仔细评估,应能明确诊断[2]。
隐球菌性脑膜炎疗程较长,具体疗程判定宜个体化,结合患者临床症状、体征消失,脑脊液常规、生化恢复正常,脑脊液涂片、培养阴性,可考虑停药,此外,有免疫功能低下基础疾病患者、脑脊液隐球菌涂片持续阳性、隐球菌特异多糖荚膜抗原检测持续高滴度,以及颅脑磁共振成像(MRI)示脑实质有异常病灶者疗程均宜相应延长。疗程通常10周以上,长者可达1~2年甚至更长,后期可口服氟康唑治疗。隐球菌性脑膜炎抗真菌药物治疗方案见表1[2]。

【参考文献】
[1] 杜秀1覃骊兰2曹云2路玫3人类免疫缺陷病毒感染与非感染者隐球菌性脑膜炎的临床特点及预后比较中国感染与化疗杂志. 2016,16(01)
[2] 刘正印王贵强朱利平吕晓菊章强强俞云松周志慧刘焱斌蔡卫平李若瑜张文宏张福杰吴昊徐英春卢洪洲李太生 隐球菌性脑膜炎诊治专家共识 2018,57(5):317-323
