最容易被忽视,产前筛查千万别忘查这个细菌!
2023-10-16 15:44 文章来源:
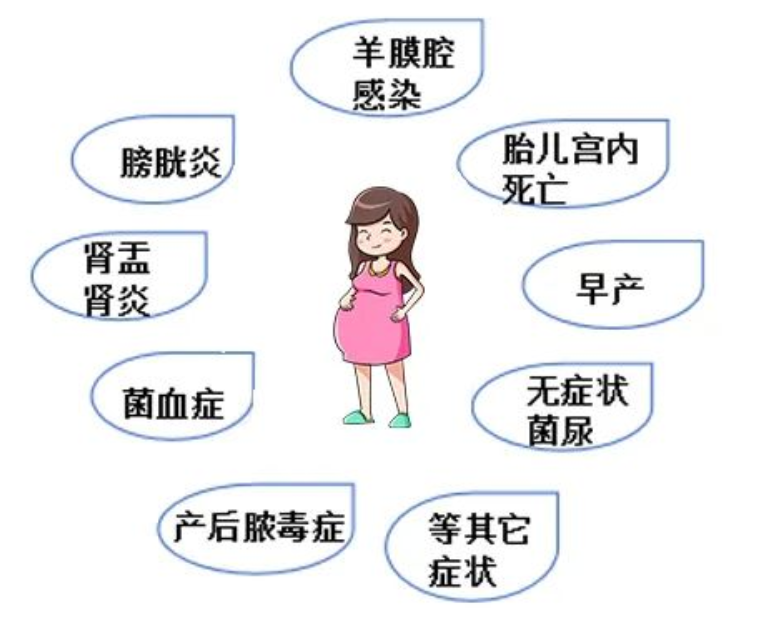
若孕妇感染致病菌会出现以下情况:
GBS主要通过以下三种方式“赖”上宝宝:
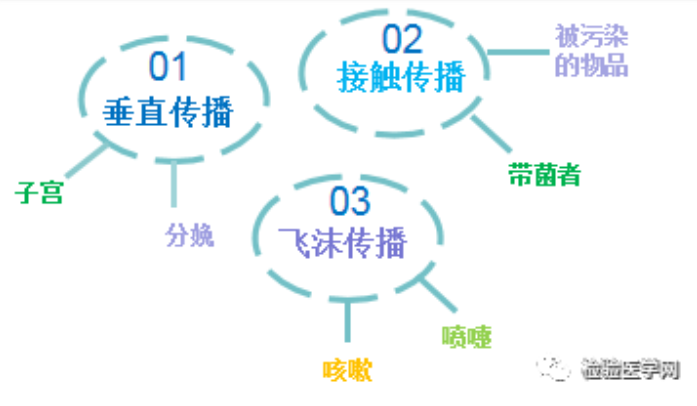
母婴传播是宝宝感染的主要原因。
根据宝宝感染GBS的时间分:
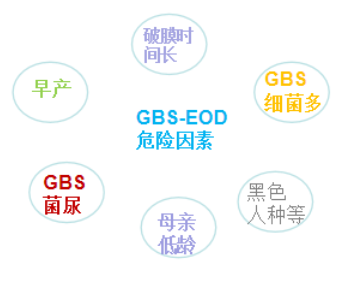
早发型GBS病(GBS-EOD:出生7天内)
晚发型GBS病(GBS-LOD:产后7-3个月)
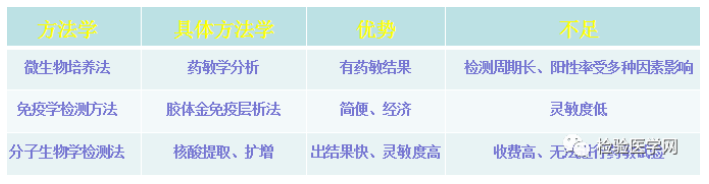
假如不幸阳了,千万不要自己吓自己!
你只需要记住两点:
1、还有机会
2、在胎膜早破且将要进入生产的时候,告诉医生你阳了,医生会根据你的情况选择不同的抗生素干预,如青霉素、头孢唑林、克林霉素、万古霉素,为你和宝宝保驾护航。
如果孕妈们想更详细的了解产时抗生素的使用,请仔细阅读以下内容吧。
产时GBS预防性使用抗生素:
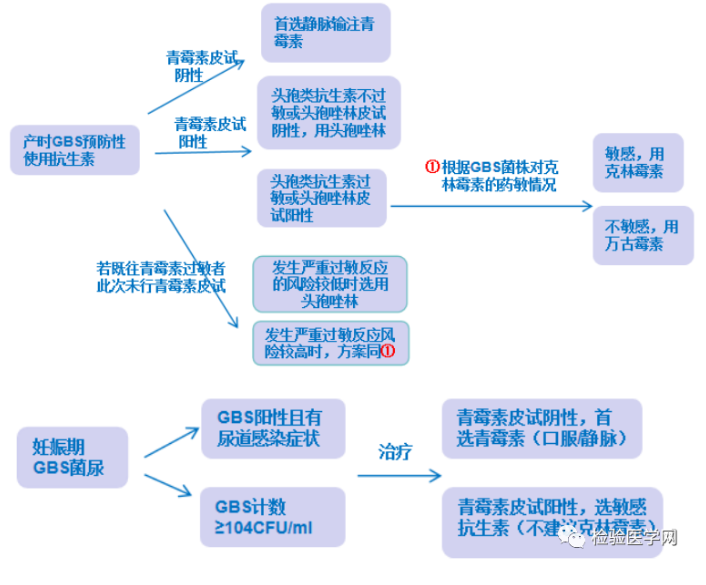
对于 GBS-EOD,传染源来自母亲,产时孕妈若不使用抗生素,约 1.1%新生儿会感染。
目前国内外,主要采用产前筛查结合产时规范使用抗生素策略预防新生儿 GBS-EOD 感染,而 GBS-LOD发生率为0.032%。目前干预手段不能预防GBS-LOD发生,只能延缓症状的出现或减轻症状,国内缺乏关于新生儿GBS-LOD的研究。现在的观点认为,在确诊后进行外周血及脑脊液常规、细菌培养和药敏试验等辅助检查,其中抗生素的使用类别与孕妇使用原则雷同。
目前暂无预防GBS感染的疫苗,可以通过切断传播途径和保持良好的生活方式。如戴口罩、手消毒、带菌孕产妇分娩前使用抗生素及多运动……,在一定程度上减少GBS感染的风险。最后小编提醒各位孕妈,为了您和宝宝的健康,一定要重视GBS的筛查。
【参考文献】
[1]中华医学会围产医学分会,中华医学会妇产科学分会产科学组.预防围产期B族链球菌病(中国)专家共识[J].中国围产医学杂志,2021,24(8):561-566.
[2]陈秋连,张雨婷,涂韵之.妊娠期宫内感染病原菌及B族链球菌感染对分娩的影响[J].中华医院感染学杂志,2023,33(16):2493-2497.
[3]郭孟杨,高薇,袁林等.新生儿B族链球菌感染流行病学和预防策略近十年来的研究进展[J].中国当代儿科杂志,2023,25(05):534-540.
